CẢNH GIÁC VỚI UNG THƯ PHỔI
BS. NGUYỄN PHƯƠNG HỒ
Phòng khám đa khoa Thiện Mỹ
SĐT: 0986 581 123
I – ĐẠI CƯƠNG
Cùng với bệnh lý tim mạch, đái tháo đường, tăng huyết áp, COPD, hen.., ung thư được xếp vào nhóm bệnh không lây nhiễm, là nguyên nhân gây tử vong hàng đầu trên thế giới, lớn hơn tử vong do tất cả các nguyên nhân khác cộng lại.
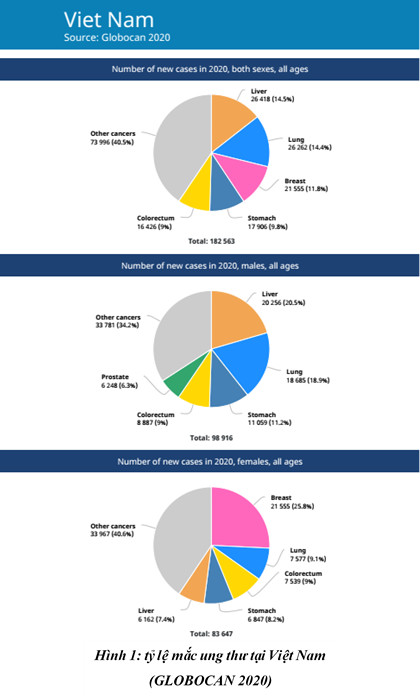
Theo Globocan 2020, tại Việt Nam, có hơn 180.000 ca mắc ung thư mới và hơn 120.000 ca tử vong trong năm. Các loại ung thư phổ biến nhất là: ung thư gan chiếm tỉ lệ cao nhất (14,5%), tiếp đến là ung thư phổi (14,4%), ung thư vú (11,8%), ung thư dạ dày (9,8%) và ung thư đại trực tràng (9%).
Ung thư phổi phổ biến thứ 2 ở cả nam giới và nữ giới. Nếu như hút thuốc lá liên quan nhiều đến nam giới, thì ung thư phổi ở người không hút thuốc liên quan nhiều với nữ giới.
Theo thống kê của bệnh viện K trung ương, 70% bệnh nhân được chẩn đoán trễ làm ảnh hưởng đến tiên lượng và điều trị.

Ngày nay, với sự tiến bộ không ngừng của khoa học kỹ thuật, đặc biệt là sinh học phân tử và mới nhất là công nghệ mRNA, hàng loạt phương pháp mới ra đời nhằm tăng khả năng phát hiện sớm bệnh.
II – CÁC YẾU TỐ NGUY CƠ
Hút thuốc lá vẫn là nguyên nhân hàng đầu gây ung thư phổi. Các nghiên cứu hiện nay cho thấy hút thuốc lá liên quan đến 80-90% ung thư phổi ở nam giới và 0-4% ở nữ giới. Có sự khác biệt trong bệnh sinh và tiên lượng giữa người hút thuốc lá và không hút bị ung thư phổi, với xu hướng nặng hơn ở người hút thuốc.
- Một số nguy cơ khác:
- Hút thuốc lá thụ động (secondhand smooking): nguy cơ tương đương người hút thuốc
- Tiếp xúc với hóa chất độc hại thường xuyên, môi trường ô nhiễm. Ở nước ta có thể thấy trong nghành xi-măng, thủy tinh, sơn…
- Tiền sử gia đình
- Xạ trị vùng ngực
- Khí Radon, sản phẩm phân rã của Radium, liên quan đến vấn đề địa chất
- Viêm nhiễm mạn tính ở phổi
III – TRIỆU CHỨNG CẢNH BÁO
Đa số các trường hợp ung thư phổi được phát hiện trễ, làm ảnh hưởng đến khả năng điều trị bệnh. Tầm soát sớm trên những bệnh nhân mguy cơ là yếu tố then chốt trong ngăn ngừa bệnh.
Nếu có dấu hiệu cảnh báo sau cần đến khám để được tư vấn kiểm tra ung thư phổi:
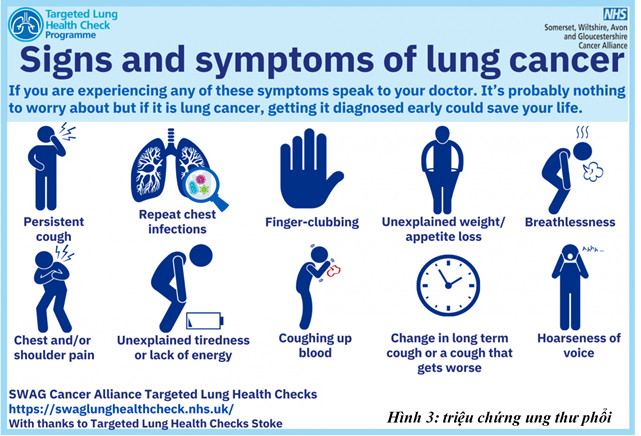
- Ho kéo dài, ngày càng nhiều hơn.
- Nhiễm trùng phổi tái diễn
- Sụt cân không giải thích được
- Hụt hơi
- Đau ngực và/hoặc vai
- Cảm giác mệt mỏi, thiếu năng lượng không lý giải được
- Ho ra máu
- Khàn giọng
- Ngón tay dùi trống
IV – PHƯƠNG TIỆN CHẨN ĐOÁN
1. Xquang phổi và CT scan ngực
Bên cạnh Xquang phổi, có thể xem như một chẩn đoán hình ảnh thường quy, vai trò của CT scan trong tầm soát ung thư phổi vẫn còn gây tranh cãi.
Hiện nay có 2 nghiên cứu lớn về việc sử dụng CT scan liều thấp (LDCT) cho tầm soát ung thư phổi là nghiên cứu National Lung Screening Trial (NLST, N = 53.454) và Nederlands-Leuvens Longkanker Screenings Onderzoek (NELSON, N = 15.792). Kết quả cho thấy việc tầm soát giúp giảm tử vong 20% do ung thư phổi nhưng dương tính giả cao dẫn đến các xét nghiệm không cần thiết, thủ thuật xâm lấn, chẩn đoán quá mức, tăng sự lo lắng cho người bệnh.
Theo khuyến cáo hiện nay của Hội lồng ngực Hoa Kỳ, LDCT được dùng tầm soát cho những người từ 55-79 tuổi với tiền sử hút thuốc lá 30 gói-năm và còn đang hút thuốc hoặc ngưng trong thời gian ít hơn 15 năm; hoặc những người ≥50 tuổi và có tiền sử hút thuốc lá 20 gói-năm và có nguy cơ tích lũy ≥5%/năm.
.jpg)
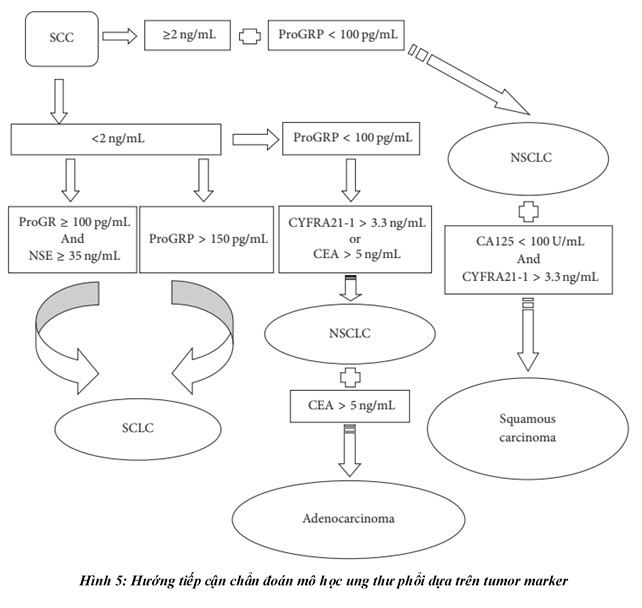
2. Cyfra 21-1
Cyfra 21-1 là một đoạn của tiểu đơn vị Cytokeratin 19 (CK 19), là thành phần cấu trúc chủ yếu của cytoskeleton tế bào biểu mô, bao gồm biểu mô tế bào phế quản. CK 19 được biểu hiện ở biểu mô lát không phân tầng, hay giả tầng ở cây phế quản, và được báo cáo là biểu hiện quá mức ở các mẫu mô ung thư phổi. Nhiều nghiên cứu xác định sự biểu hiện cao và giá trị chẩn đoán của Cyfra 21-1 trong ung thư phổi không tế bào nhỏ (non-small cell).
Sử dụng ngưỡng 3,3 ng/ml có độ nhạy và độ đặc hiệu lần lượt là 59% và 94% trong ung thư phổi không tế bào nhỏ; 68% và 94% ở nhóm ung thư tế bào biểu mô (adenocarcinoma); 19% và 94% trong ung thư phổi tế bào nhỏ.
Bên cạnh giá trị chẩn đoán, Cyfra 21-1 còn có giá trị trong đánh giá di căn hạch, giai đoạn TMN, kích thước khối u và độ biệt hóa. Cyfra 21-1 cao còn tương quan với tiên lượng xấu cho bệnh nhân ung thư phổi không tế bào nhỏ, bất kể kế hoạch điều trị.
3. NSE (Neuron specific enolase)
NSE là một γ-subunit của glycolytic enolase enzyme, bị biểu hiện quá mức trong tế bào thần kinh – nội tiết, và trong các khối u có nguồn gốc thần kinh. Nhuộm hóa mô miễn dịch đã xác nhận NSE biểu hiện quá mức trong 70-100% ung thư phổi tế bào nhỏ, trong khi kết quả dương tính khác nhau 0-67% ở ung thư phổi không tế bào nhỏ.
Nghiên cứu cho thấy NSE có độ nhạy 84% và và độ đặc hiệu 94% trong ung thư phổi tê bào nhỏ. Bên cạnh giá trị chẩn đoán, do nguồn gốc u thần kinh nội tiết, NSE còn giúp phân chia bệnh nhân thành các nhóm nhỏ, những bệnh nhân có mức NSE cao có tương quan với khả năng đáp ứng cao với hóa trị liệu. Tuy nhiên, kết quả này còn gây tranh cãi, do kết quả sống còn tổng thể ở bệnh nhân có mức NSE trước điều trị cao là thấp hơn so với bệnh nhân có NSE bình thưởng.
4. ProGRP (Pro-gastrin releasing peptide)
ProGRP là một tiền chất của GRP, được phát hiện lần đầu tiên ở sợi thần kinh dạ dày. Cùng với gastrin, GRP tham gia vào quá trình hấp thu và decarboxy hóa. ProGRP được nghiên cứu làm marker ung thư đầu tiên năm 1994. Kết quả cho thấy độ nhạy trong ung thư phổi tế bào nhỏ khoảng 67-73% ở bệnh nhân giai đoạn sớm, 79-80% ở bệnh nhân gai đoạn muộn. Trong khi đó, ở ung thư phổi không tế bào nhỏ, đọ nhạy của ProGRP là thấp nhất, chỉ từ 3-14%. Một nghiên cứu tổng hợp tại Trung Quốc cho thấy, độ nhạy của ProGRP dao động từ 54-78% và độ đặc hiệu chẩn đoán 72-99%.
So sánh với NSE, một nghiên cứu cho thấy: đối với các điểm cắt NSE 30, 35 và 45 mg/L, khả năng của ung thư phổi tế bào nhỏ là 81,7%, 95,8% và 97,4%, tương ứng; trong khi đối với các điểm cắt ProGRP 100, 150 và 300 ng/L, khả năng của ung thư phổi tế bào nhỏ là 86,3%, 93,7% và 98,9%. Như vậy, so với NSE, ProGRP dường như nhạy và đặc hiệu hơn, tuy nhiên, NSE vẫn được ưu tiên hơn trong chẩn đoán ung thư phổi do nồng độ cao dễ phát hiện, cũng như khả năng theo dõi với hóa trị liệu.
5. CEA (carcinoembryonic antigen)
CEA là một chất được tìm thấy trên bề mặt của một số tế bào. Nó là một loại glycoprotein được sản xuất bởi các tế bào đường tiêu hóa trong quá trình phát triển phôi thai. Nó được sản xuất với lượng rất nhỏ sau khi sinh. Mức CEA trong máu do đó tương đối thấp trừ khi mắc một số bệnh nhất định – trong đó có ung thư.
CEA từ lâu đã được biết đến là một chất chỉ điểm khối u, đặc biệt là ung thư tế bào biểu mô tuyến (adenocarcinoma), trong đó có ung thư phổi không tế bào nhỏ. CEA không đặc hiệu cho ung thư phổi. Tuy nhiên cùng với các marker khác, CEA góp phần xác định mô học của khối u, đồng thời có giá trị cao trong đánh giá di căn hay đáp ứng với hóa trị liệu.
6. SCCA (squamous cell carcinoma antigen)
Kháng nguyên ung thư biểu mô tế bào vảy là thành viên họ serpin của các chất ức chế serine proteinase nội sinh. Biến thể đầu tiên của SCCA, SCCA1, ban đầu được xác định trong ung thư biểu mô tế bào vảy cổ tử cung.
Mặc dù với NSCLC, SCCA ít nhạy hơn đáng kể so với Cyfra 21-1 và không thích hợp để sử dụng trong sàng lọc, nhưng SCCA có độ đặc hiệu cao hơn đối với ung thư tế bào vảy và có thể được sử dụng để phân loại mô học. SCCA có thể được sử dụng trong chẩn đoán phân biệt NSCLC, đặc biệt đối với ung thư tế bào vảy, tốt nhất là kết hợp với CEA và Cyfra 21-1./.

Ý kiến bạn đọc